La vertiginosa sucesión de muertes que provocó un foco de Legionella entre empleados y pacientes de un sanatorio tucumano tras casi una década de no registrarse brotes significativos de ella en el país puso de pronto a esta bacteria en el foco de atención de las autoridades sanitarias y la población en general. Con el antecedente del Covid, el hecho de tratarse de una amenaza de la que muchas personas nunca habían oído contribuyó a instalar de pronto inquietud en torno a su riesgo de diseminación y su grado de peligrosidad.
¿Es una enfermedad nueva? ¿Cómo se contagia? ¿Afecta a todas las personas por igual?, fueron algunas de las dudas más frecuentes que desataron los veintidós contagios, seis fallecimientos y dos cuadros graves de neumonía bilateral registrados hasta el momento alrededor del brote de Legionella en la Clínica Luz Médica de Tucumán. Aunque en Argentina no se daba un brote de Legionella de estas características desde 2013 -cuando se registró un episodio parecido en el Hospital de Carmen de Areco-, lo cierto es que las infecciones por este microorganismo constituyen un problema de salud pública que viene creciendo a nivel mundial. En Estados Unidos y Europa se ha registrado en los últimos años un aumento de casos tanto en establecimientos sanitarios y hoteles como asociados a la comunidad.
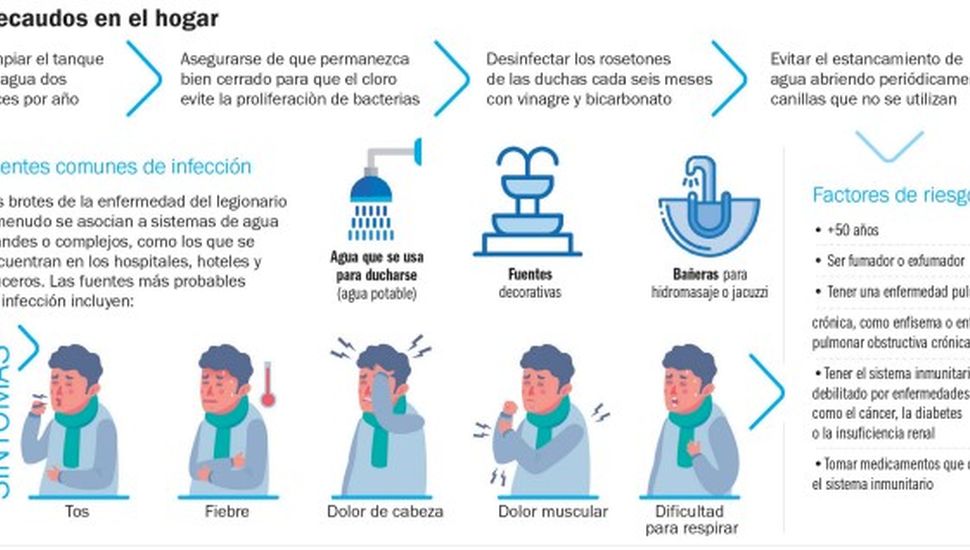
En este contexto, si bien las infecciones registradas fuera instituciones resultan infrecuentes, el hecho de que algunos estudios hayan comprobado la presencia de Legionella en un alto porcentaje de tanques de agua domiciliarios ha llevado a algunos especialistas ha advertir sobre la importancia de tomar ciertos recaudos elementales en el hogar.
UNA BACTERIA HABITUAL
La Legionella no es ciertamente una bacteria rara. Suele encontrarse habitualmente en ecosistemas acuáticos como arroyos, lagunas y aguas termales, como así también en los suelos. Bajo ciertas condiciones de estancamiento y temperatura de agua (de 20 a 45°C), puede alojarse también en biopelículas o parasitar a otros microorganismos que están en estas redes de agua con mucho más frecuencia de lo que se suele imaginar.
Un estudio reciente realizado por el Instituto de Medicina de la Universidad Nacional del Nordeste en depósitos domiciliarios de las ciudades de Resistencia y Corrientes detectó la presencia de esta bacteria en la mitad de los tanques analizados. Pero “el hecho de que esté presente no significa que no vamos a enfermar”, aclara el bioquímico y especialista en Bacteriología Clínica, Luis Merino, uno de las responsables de esa investigación.
“Es una bacteria que está en el ambiente y no significa que terminaremos enfermos porque debe haber una condición predisponente. En general tiene que contarse con una gran cantidad de bacterias en las cañerías” para que eso suceda, explica el investigador.
Por otra parte, “para que se produzca una infección la bacteria debe ingresar por vías respiratorias al inhalar agua contaminada. Podemos tomar el agua y no nos vamos a enfermar. De hecho, no se registraron casos de presencia de la bacteria en el organismo vinculada con el consumo”, asegura. Sin embargo, si una instalación de agua se encuentra colonizada con Legionella y existe un mecanismo productor de aerosoles, como es el caso de las duchas o los equipos de aire acondicionado, la bacteria puede dispersarse en el aire, y ser inhalada por medio de aerosoles provocando una infección.
“Puede aparecer acumulada en torres de refrigeración de aires acondicionados centrales, en fuentes de agua de parques y plazas. Hasta se dieron brotes hasta en jacuzzis de spa. Y su presencia en tanques de agua puede colonizar cañerías”, alerta Merino al aclarar que la presencia de la bacteria no está vinculada con la calidad del agua potable que brindan los servicios distribuidores sino con la higiene.
“No tiene que ver con la calidad del agua potable sino con las condiciones de higiene de los tanques y las cañerías”, señala el bacteriólogo, quien por eso recomienda “mantener los tanques de agua bien cerrados para que el cloro evite la proliferación de la bacteria”, “limpiarlos cada seis meses”, e higienizar también en forma periódica los rosetones de las duchas con vinagre y bicarbonato para que no se formen en ellos biofilms.
FACTORES DE RIESGO
La Legionella puede producir dos cuadros clínicos totalmente diferenciados. El primero es una infección autolimitada y benigna que se cursa con fiebre y catarro; el segundo, más severo, consiste en una neumonía bilateral como la que ya se cobró la vida de seis personas que trabajaban o estaban internadas en el Sanatorio Luz Médica de la ciudad de Tucumán.
“A partir de las neumonías graves que hicieron dos trabajadores de la institución se empezó “a sospechar que no era algo normal”, contó la directora nacional de Epidemiología, Analía Rearte al mencionar que “se está realizando una investigación epidemiológica en la clínica junto al Ministerio de Salud provincial y expertos tanto de la Organización Panamericana de la Salud (OPS) como de los Centros para el Control y Prevención de Enfermedades (CDC) de Estados Unidos, que ayudan en la investigación de la causa y la limpieza de la institución”.
Si bien “se trata de un agente oportunista capaz de causar enfermedad en personas con diferentes grados de afectación del sistema inmune”, “los individuos sanos también pueden enfermar si han sufrido una exposición a un inóculo elevado”, explica la infectóloga Leda Guzzi, miembro de la Sociedad Argentina de Infectología.
“Se puede presentar en dos formas clínicas: una es la “fiebre Pontiac”, que es una enfermedad autolimitada, semejante a un cuadro de influenza, con un período de incubación de 24 a 48 horas y recuperación espontánea a los 2 a 5 días. La otra es la `Enfermedad de los legionarios´, una neumonía muy severa y potencialmente fatal, con un período de incubación de 2 a 10 días y puede cursar con afectación secundaria de otros órganos como riñón, hígado, tracto gastrointestinal y sistema nervioso; es este caso la mortalidad es del 15 a 20%”, detalla.
¿De qué depende la forma que contraiga de la enfermedad? Como explica Guzzi, “de distintos factores: la cantidad de bacteria a la cual se vio expuesta la persona expuesta, la virulencia propia del subtipo bacteriano y la inmunidad del huésped. En resumen, para causar la enfermedad, la bacteria debe ser virulenta, estar presente en cantidades suficientes y ser dispersada desde sus reservorios al pulmón. Allí, Legionella puede evadir o no las defensas del huésped”, cuenta la infectóloga.
En cualquier caso, dado que las infecciones por este microorganismo constituyen un importante problema de salud pública que viene creciendo a nivel mundial, algunos infectólogos consideran importante tomar nota del foco registrado en Tucumán y llamar la atención a los profesionales de la salud sobre la necesidad de realizar estudios epidemiológicos que den cuenta d su incidencia real en nuestro país.























Compartir